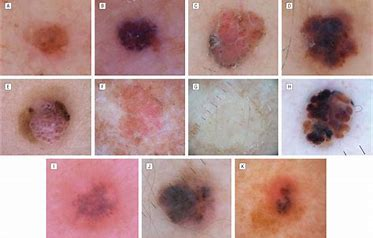
Il melanoma è un tumore maligno della pelle meno frequente rispetto ad altri tumori cutanei, rappresentando circa il 4–5% delle neoplasie della cute, ma è la forma biologicamente più aggressiva, poiché responsabile della maggior parte dei decessi per tumori cutanei.
Negli ultimi decenni l’incidenza del melanoma è aumentata in modo significativo, soprattutto a causa di una maggiore esposizione ai raggi ultravioletti e di abitudini di vita non corrette. Tuttavia, grazie alla diffusione della prevenzione e alla diagnosi precoce, negli ultimi anni si osserva una stabilizzazione dell’incidenza e una netta riduzione della mortalità.
Diagnosi precoce e prognosi
Il miglioramento della prognosi è legato a diversi fattori:
-
maggiore attenzione ai cambiamenti dei nei o alla comparsa di nuove lesioni cutanee,
-
utilizzo di tecniche diagnostiche più accurate,
-
progressi nella chirurgia, inclusa la biopsia del linfonodo sentinella,
-
introduzione di terapie mediche sempre più efficaci.
Quando il melanoma viene diagnosticato nelle fasi iniziali, prima che si diffonda ad altri organi, le probabilità di guarigione sono molto elevate.
Circa l’85–90% dei pazienti con melanoma in fase precoce può guarire definitivamente con un trattamento adeguato.
Importanza dei controlli
Il riconoscimento tempestivo dei segnali di allarme (modifica di forma, colore, dimensioni di un neo, sanguinamento o comparsa di nuove lesioni) e l’esecuzione di controlli dermatologici periodici, soprattutto nei soggetti a rischio, rappresentano strumenti fondamentali per ridurre la mortalità legata a questa malattia.
Nei casi più avanzati, oggi sono disponibili terapie innovative, come l’immunoterapia e le terapie mirate, che hanno profondamente modificato la storia naturale della malattia, migliorando in modo significativo la sopravvivenza e la qualità di vita dei pazienti.